肠癌专科科普:高危病因、排便自查信号、病理分型、临床分期、精准肠镜筛查、微创保肠治疗、科学防复发
一、疾病概述
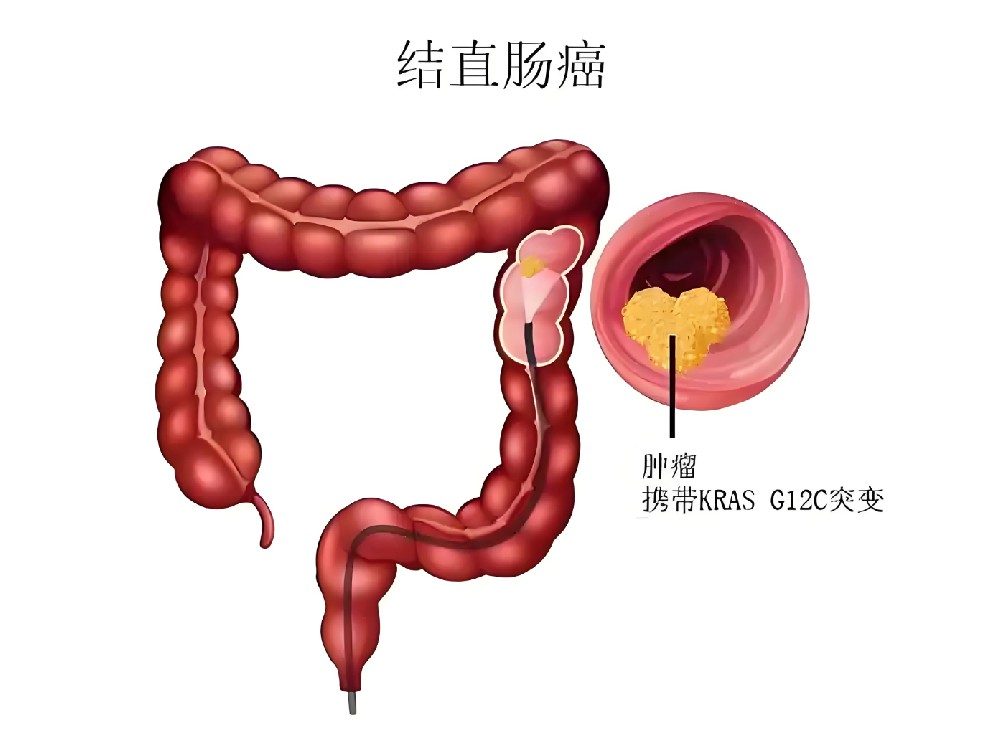
肠癌也叫结直肠癌,是发生在结肠、直肠黏膜上的恶性消化道肿瘤,属于典型“吃出来、憋出来、拖出来”的高发肿瘤。临床数据显示,肠癌占消化道恶性肿瘤的40%以上,高发年龄集中在40岁到65岁,现在年轻人熬夜、外卖多、久坐不动,肠癌发病越来越年轻化。肠道位置隐蔽,早期不痛不痒,只是排便有点乱、偶尔肚子胀气,82%人都把早期肠癌症状当成痔疮、肠炎、便秘拖着不治,随便买点泻药、消炎药吃,拖上几个月甚至一年,等到便血加重、肚子摸到硬块、人快速消瘦,大多已经是中晚期,容易转移肝脏、腹腔、肺部。传统开腹手术切口大、卧床久、恢复慢,部分患者还需要临时造口,生活质量下降。现在微创腹腔镜保肠手术、内镜下病灶切除、靶向免疫低毒方案非常成熟,不用开大创口、不用盲目造口,早期肠癌规范治疗后,5年生存率高达93%以上,既能彻底清瘤,又能保住正常排便功能,不影响正常吃饭、正常生活。
二、核心高危病因
肠胃肿瘤大数据明确证实,90%肠癌都是长期饮食差、久坐不动、息肉不切慢慢演变来的,不是突然恶变,高危原因非常清楚,提前防控就能大幅降低风险:
1、常年爱吃大鱼大肉、重油重辣、少吃粗粮蔬菜:顿顿烧烤火锅、油炸外卖、红肉肥肉,膳食纤维严重不足,肠道蠕动变慢,粪便毒素堆积,这类人群肠癌风险比清淡饮食人群高出5.6倍,是头号高危诱因。
2、久坐不动、憋便、长期便秘:办公室久坐、打牌久坐、开车久坐,有便意硬憋着,两三天排一次大便,粪便里的致癌物反复腐蚀肠壁,黏膜长期受损增生,慢慢诱发恶变。
3、肠息肉常年不切除、不复查:腺瘤性息肉、多发息肉、大于1厘米的大息肉,本身就是癌前病变,临床70%肠癌都是息肉一步步演变过来的,不切掉迟早会变坏。
4、慢性肠炎、溃疡性结肠炎常年反复:长期拉肚子、腹痛、大便带黏液,肠道黏膜反复糜烂、反复修复,长年累月刺激变异,癌变风险直接提升4倍以上。
5、家族肠癌遗传、肥胖三高、熬夜压力大:直系亲属有肠癌病史、肚子大肥胖、血糖血脂高,叠加长期熬夜焦虑、肠道免疫力变差,多重叠加,发病概率大幅升高。
三、早中晚期典型症状,看大便就能自查
临床接诊发现,78%肠癌早期患者把便血、大便变细当成痔疮不治,盲目涂药膏、吃止血药,掩盖真实病情,拖到肠梗阻、肝转移,直接错过保肠黄金治疗期:
✅ 早期隐蔽信号(最容易误诊):排便习惯突然改变,以前一天一次,现在一会便秘、一会拉肚子;大便突然变细、变扁、像筷子一样细;肚子偶尔隐痛、胀气多、放屁臭;能吃能喝、不剧烈疼痛,很容易被忽略。
✅ 中期加重典型表现:大便带暗红色血、黏液脓血便,不是鲜红痔疮血;经常腹痛腹胀、吃完饭不消化;莫名贫血、脸色发白、容易疲劳;体重悄悄下降、体力变差,65%中期患者都会出现浑身没劲、胃口变小。
✅ 晚期危重危险表现:肚子剧烈胀痛、大便完全排不出来,出现肠梗阻;腹部摸到硬肿块;反复大量便血;人快速消瘦、皮包骨头;肿瘤转移肝脏、肺部、腹腔,出现腹水、黄疸、卧床不起,危及生命。
四、权威病理分型,看懂恶性高低、发展快慢
肠癌分型不一样,长得快慢、转移快慢、复发风险完全不同,直接决定后续要不要巩固治疗、多久复查一次:
1、肠腺癌:占所有肠癌90%以上,最常见主流类型,恶性中等,早期发展慢、可控性强,对微创、靶向治疗敏感度高,规范治疗预后很好。
2、黏液腺癌:占比7%左右,恶性偏高、容易往肠壁深层浸润,复发概率略高,术后一定要按时复查、重点巩固。
3、印戒细胞癌:恶性程度最高、进展最快,多见于中青年,容易早期腹腔转移、种植转移,一经发现必须立刻综合强效治疗,不能拖延。
4、原位早癌:只在肠黏膜表层,没有往深处钻,恶性极低,内镜下直接切除就能根治,不用开刀、不用切肠子。
五、标准临床TNM分期,对应真实生存率判断轻重
采用全国胃肠肿瘤统一分期,结合肿瘤深浅、肠壁穿透、淋巴转移、肝肺转移综合判断,数据真实靠谱:
�� Ⅰ期早期肠癌:肿瘤只在黏膜浅层,没有穿透肠壁、没有淋巴转移、没有肝转移,5年生存率93.5%,微创就能治好,肠子保住、排便正常、生活不受影响。
�� Ⅱ–Ⅲ期中期肠癌:肿瘤穿透肠壁、周边少量淋巴转移,没有远处扩散,腹腔镜微创切除+术后低毒巩固治疗后,5年生存率72%–88%,不用造口、保住肠道功能。
�� Ⅳ期晚期肠癌:肿瘤长满肠腔、肠梗阻、多发肝肺转移、腹腔转移。不用盲目开大手术遭罪,采用微创疏通肠道、减瘤、靶向免疫联合方案,生存期有效延长1.9倍以上,解决便血、腹胀、吃不下饭,提高生活质量。
六、四维精准筛查方案,无痛不遭罪、当天确诊不误诊
全套检查舒适、安全、适合老人、怕痛人群,检查不尴尬,综合确诊率高达99%以上:
1、大便潜血+腹部彩超(首选初筛):简单便宜、无辐射,直接看肠道有没有出血、腹腔有没有肿块、肝脏有没有异常,适合所有人每年基础筛查。
2、无痛高清肠镜金标准检查:睡一觉就做完,直接看清肠道内部息肉、溃疡、肿块,能当场发现早期病灶,是排查肠癌最关键的一道检查。
3、肠道微创病理活检:肠镜下取一点点组织化验,微创不痛,精准区分良性、恶性、分型好坏,是确诊肠癌的唯一权威标准。
4、腹部增强CT+肿瘤标志物抽血:严查CEA、CA19-9指标,91%中晚期肠癌患者指标明显升高,同步排查有没有肝转移、淋巴转移,精准定方案。
七、主流治疗方式+核心优势,保肠道、不造口、少受罪
现在治肠癌原则:能保肠不全切、能微创不开刀、能不造口就不造口,优先保住正常排便,少受罪、快恢复:
1、传统开腹肠道切除手术|适配:巨大肿瘤、严重肠梗阻、体质好耐受全麻患者。优势:切除范围广;短板:刀口大、出血多、卧床久、恢复期长,高龄心肺不好人群风险高。
2、腹腔镜/内镜微创保肠治疗|适配:早中期病灶、想少受罪、想快速下床、想保住正常排便人群。优势:小孔微创、创伤小、出血少;精准切瘤、保留正常肠道;并发症低于2.8%,术后两三天就能下床吃饭,恢复特别快。
3、肠道支架+微创疏通姑息干预|适配:晚期肠梗阻、肚子胀得厉害、吃不下饭、体弱不耐受手术人群。优势:快速打通肠道、马上能吃饭;不用开刀、不用造口;缓解腹痛腹胀,快速恢复体力。
4、靶向+免疫低毒全身治疗|适配:中晚期术后防复发、轻微肝转移、腹腔转移人群。优势:比化疗副作用下降70%,不掉头发、不恶心呕吐;全身清扫潜伏癌细胞,稳稳控制病情不恶化。
5、晚期姑息止血止痛营养养护|适配:重度便血、剧烈腹痛、卧床消瘦、吃不下饭患者。止血、止痛、疏通肠道、加强营养,减轻痛苦,守护晚期尊严。
八、科学有效预防措施,日常简单做,大幅降低肠癌风险
做好这几件小事,直接降低86%肠癌发病概率,男女老少、上班族、中老年人都适用:
1、40岁以后必做肠镜筛查:不管有没有症状,每3到5年做一次无痛肠镜,有息肉当场切掉,从源头阻断癌变。
2、少吃重油重肉、多吃粗粮蔬菜:多喝水、多膳食纤维,加快肠道蠕动,不让毒素堆积。
3、有肠息肉、慢性肠炎及时治:不拖、不观望,定期复查,不让小病拖成大病。
4、便血、大便变细第一时间查肠镜:别当成痔疮拖延,早检查、早排除、早安心。
九、规范化随访复查方案,严控复发,长久保护肠道健康
肠癌前2年复发风险最高,规范随访能提前95%发现复发苗头,及时干预、不用遭大罪:
1、高风险关键随访期(1–2年):每3个月查肿瘤标志物、大便常规、腹部彩超;每6个月复查肠镜+腹部增强影像,紧盯肠道吻合口、肝脏、腹腔淋巴。
2、稳定巩固随访期(3–5年):每半年全套肠癌防癌复查,指标平稳、肠道无异常,慢慢放宽复查时间。
3、长效健康守护期(5年无复发):每年做一次肠镜专项体检,正常吃饭、正常排便、正常生活,不用焦虑。
日常规律三餐、不熬夜、不久坐、多走动,养好肠道菌群,稳稳远离肠癌复发困扰。